Cukrzyca jest przewlekłą chorobą metaboliczną, która charakteryzuje się podwyższonym poziomem glukozy we krwi. Glukoza jest głównym źródłem energii dla organizmu, niestety jej nadmiar może prowadzić do wielu powikłań narządowych.
Cukrzyca typu 2 charakteryzuje się hiperglikemią, insulinoopornością oraz względnym upośledzeniem wydzielania insuliny [1]. Obecność insulinooporności wyjaśnia silny związek kliniczny cukrzycy typu 2 z otyłością i innymi stanami charakteryzującymi się insulinoopornością. Istnieją liczne badania, które pokazują, że pacjenci zwykle tracą ok. 80% funkcji komórek β przed rozpoznaniem cukrzycy typu 2. W większości przypadków upośledzenie wydzielania insuliny nie wydaje się spowodowane przeciwciałami przeciwko komórkom wysp trzustkowych, tak jak ma to miejsce w cukrzycy typu 1 [2].
POLECAMY
Rozpoznanie cukrzycy
Zgodnie z zaleceniami cukrzycę możemy rozpoznać w następujących sytuacjach klinicznych:
- wynik glikemii przygodnej, czyli poziomu cukru we krwi pobranej o dowolnej porze dnia, wynoszący co najmniej 200 mg/dl (11,1 mmol/l) wraz ze współistniejącymi u pacjenta objawami, takimi jak zwiększone pragnienie, częste oddawanie moczu, utrata masy ciała, zmęczenie,
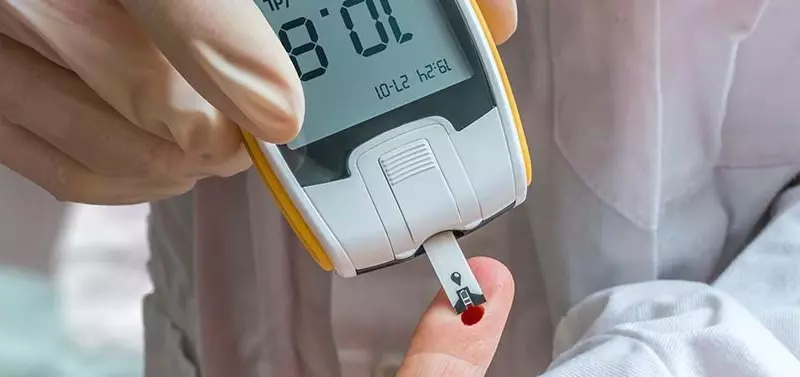
- dwukrotne oznaczenie glikemii na czczo, czyli poziomu cukru we krwi pobranej po 8–12 godzinach od ostatniego posiłku, wynoszące co najmniej 126 mg/dl (7,0 mmol/l),
- jednorazowe oznaczenie hemoglobiny glikowanej (HbA1c) wynoszące co najmniej 6,5% (48 mmol/mol),
- wynik doustnego testu obciążenia glukozą (OGTT), który polega na wypiciu przez pacjenta roztworu zawierającego glukozę i oznaczaniu poziomu cukru we krwi po 120 minutach. Glikemia wynosząca co najmniej 200 mg/dl(11,1 mmol/l) upoważnia do rozpoznania cukrzycy.
Należy zwrócić przy tym uwagę, że badania laboratoryjne w kierunku zaburzeń gospodarki węglowodanowej przeprowadzamy nie tylko wśród objawowych pacjentów. PTD zaleca badania przesiewowe u pacjentów z grup ryzyka oraz u wszystkich osób powyżej 45. roku życia. Szczególnym nadzorem powinny być objęte grupy pacjentów [3]:
- z nadwagą lub otyłością definiowaną jako BMI > 25 kg/m2 lub obwodem talii > 80 cm u kobiet...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.